難聴とは
「聞こえ」の重要性はコミュニケーションとの関わりにあります。「聞こえ」の裏側には「言葉」があり、私たちは言葉を聞いて、頭の中でその言葉を理解し、自分の言葉として相手に返しています。これがコミュニケーションです。聞いた言葉を理解する際には必ず楽しい、悲しい、嬉しい、不快だといった感情が伴うように常に複雑な高次脳機能が働き、これが認知機能にも影響することになります。
難聴は「微笑みの障害」とも呼ばれますが、会話を聞き取れないと、笑ってごまかしてしまうこともあり、このため相手から誤解されたり、疎外されたりして社会的に孤立するようになります。これが原因で認知機能が低下、うつが進むことになります。

難聴の種類と治療法
難聴は多くの病気が原因となり生じる症状で、大きく伝音難聴(音がうまく伝わらないための難聴)と感音難聴(音をうまく感じられないための難聴)に分類されます。
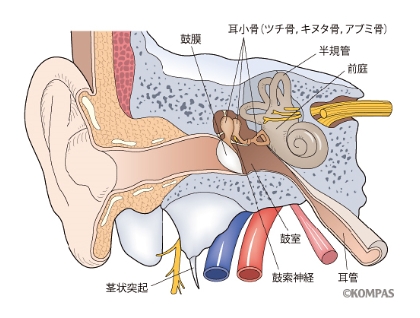
音は外耳から耳に入り、外耳道の奥にある鼓膜を振動させます。鼓膜の振動は鼓膜の奥の中耳という空洞にある身体の中で最も小さい3つの耳小骨(ツチ骨、キヌタ骨、アブミ骨)に伝わりここで増幅され内耳に到達します。内耳には音を感じるセンサーの役割を担う有毛細胞がピアノの鍵盤のように並んでいます。ピアノの鍵盤の役割をしているのが内有毛細胞で約4,000個が並んでおり、われわれの耳は20Hz(低い音)から20,000Hz(高い音)まで幅広い音を聞き取る力があります。
一方、内有毛細胞の3倍(約12,000個)ある外有毛細胞は周波数の聞き分け、すなわち言葉の聞き取りに重要な役割を担っています。内有毛細胞で聞き取られた音は聴神経に伝わり、神経を乗り継いで大脳の聴覚中枢に達します。
難聴の程度はどれだけ小さい音まで聞こえるかで分類され、音の大きさは聴力レベル(dB:デシベル)で表現されます。25dB(木々のそよぎ音程度)まで聞こえれば正常聴力、25〜39dB(小雨の音程度が聞き取れない)は軽度難聴、40〜69dB(日常会話に支障を来す程度)は中等度難聴、70〜89dB(ピアノの音が聞こえない)」は高度難聴、そして90dB以上になると車のクラクションも聞こえない重度難聴となります。中等度難聴以上の難聴になると補聴器が必要になります。
伝音難聴は外耳および中耳疾患によって生じ、耳垢栓塞や各種の中耳炎、耳硬化症が原因となりますが、鼓室形成術をはじめとする聴力改善手術などで難聴が改善する可能性があります。一方、感音難聴はさらに急性感音難聴と慢性感音難聴に分類され、急性感音難聴には突発性難聴やメニエール病、急性音響性難聴などがあり、早期の治療によって回復する可能性があります。しかし、加齢性難聴や騒音性難聴、遺伝性難聴などの慢性感音難聴の治療法はなく、補聴器などで介入する必要があります。
難聴と脳にかかわる最新研究
超高齢化による認知症の増加も大きな社会的問題となっています。2015年、厚生労働省は「認知症施策推進総合戦略~認知症高齢者等にやさしい地域づくりに向けて~」の戦略として新オレンジプランを発表しました。
認知症とは、アルツハイマー病をはじめとするさまざまな原因によって脳に器質的障害が生じ、一旦正常に発達した知能が不可逆的に低下し、日常生活に支障をきたす状態と定義されています。認知症は2015年の統計で約462万人、65歳以上の高齢者の約7人に1人が認知症と推計されています。認知症の予備群である軽度認知障害も約400万人と推計されており、高齢者の約4人に1人が認知症またはその予備群ということになります。超高齢化が進む中で、今後も認知症が急速に増加すると見込まれており、2025年には認知症と軽度認知障害が共に約700万人、つまり合わせると1400万人に達すると予測されており、認知症対策は我が国の医療にとって喫緊の課題となっています。
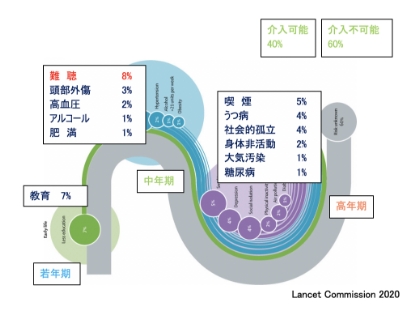
新オレンジプランでは認知症発症予防の推進のため、その危険因子として加齢、遺伝、高血圧、糖尿病、喫煙、頭部外傷とともに難聴を挙げています。2020年、アルツハイマー病協会国際会議はグローバルな認知症症例の3分の1以上(40%)が、個人のリスクに影響を与える生活習慣要因に対処することで予防できる可能性があると報告しています。この40%のうち、中年期に難聴に対して介入で8%修正可能とし、全ての修正可能なリスク要因の中で難聴が最も高いリスク要因であることを報告しています。また、米国で行われたコホート研究の結果から、難聴によって認知機能が低下し、軽度から中等度の難聴を放置すると、7歳歳上の人の認知機能と同じになることが分かりました。また、フランスや英国での大規模なコホート研究でも難聴と認知機能低下には明らかな相関が認められ、補聴器を装用している難聴者の場合には認知機能低下はないことが報告されました。
このように難聴は単に聞こえにくいという問題だけではなく、認知症やうつの原因にもなり、難聴に対する介入が重要になっています。
難聴による認知機能低下を防ぐためには三位一体の対応が必要とされています。第一に、難聴の的確な診断、そして補聴器装用が必要とされた難聴者に可及的早期に補聴器適合を行うことです。次に、単に補聴器を装用するだけではなく、補聴器装用による聴覚トレーニングを行うことです。
また、独居の高齢者が増加する中で、なるべく双方向的な会話をする機会が多くなるような地域的なコミュニティを整備することも行政的な課題となっています。
耳鳴りとは
耳鳴りとは「明らかな体外音源がない状態で感じる音覚」と定義されていますが、耳鳴りの臨床像は極めて多様です。耳鳴りと難聴との関係をみると、難聴の約50%が耳鳴りを訴え、逆に耳鳴りがある方の約90%に何らかの難聴がみられます。難聴の種類による耳鳴りの合併率は伝音難聴では25%に対して、感音難聴では60%と高く、感音難聴による耳鳴りが臨床上問題となります。
耳鳴りの音色は、難聴で聞こえなくなった音と似ているという特徴があります。例えば、高い周波数の音が聞こえなくなると、「キーン」や「シーン」といったやはり高い音色の耳鳴りが生じる場合が多くみられます。
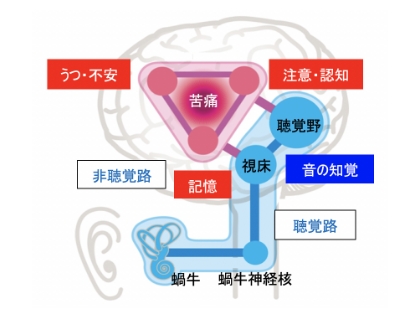
耳鳴りの苦痛度も様々です。耳鳴りがあっても全く気にしない人から、その苦痛のためにドクターショッピングを繰り返したり、うつを併発したりする人まで様々です。このような苦痛度の多様性を説明するために、我々は「耳鳴りの苦痛モデル」を提唱しました。何らかの原因による耳鳴りを感じても、多くの場合、脳の慣れの現象が生じ、耳鳴りを認知しないようになります。しかし、この過程で聴覚中枢と苦痛ネットワークとの間が連結するとネガティブな情動反応が生じ、耳鳴りを苦痛に感じるようになるというものです。

耳鳴りの原因と治療法
一般に難聴の裏腹の症状として耳鳴りが生じますが、耳鳴りを知覚してそれを苦痛なものと感じるには大脳の前・後帯状回、背外側前頭前野、扁桃体、海馬・海馬傍回などでの「うつ・不安」、「注意」、「認知」、「記憶」、そして「苦痛」による「苦痛ネットワーク」の形成が原因となります。「耳鳴りはなぜ起こっているのだろう」などといった正体の分からない不安は耳鳴りを悪化させます。
つまり、不安の軽減により耳鳴りも改善することになり、ここに指示的カウンセリングの意味があります。「注意」とは、耳鳴りに対して選択的に反応したり注目したりする意識の働きであり、この「注意」の活動が上昇することによって耳鳴りが煩わしいものになります。逆に、他のものに注意を向けるようにすることや何か別の活動に集中するなど耳鳴りに注意を向けないように行動することで耳鳴りは軽減します。音を使って耳鳴りへの注意を減らすことで耳鳴りを改善させようとするのが音響療法です。
「認知」とは外界にある対象を知覚した上で、それが何であるかを判断したり解釈したりする過程のことをいい、耳鳴りを知覚したときに耳鳴りをネガティブなものと判断することが「認知」の活性を上昇させることになります。また、強いネガティブな「記憶」と耳鳴りが結びついたとき、この「記憶」の活性は上昇して、耳鳴りは悪化することになります。
補聴器による音響療法
耳鳴りに対する補聴器による音響療法の基本的な考え方は米国のJastreboffによる耳鳴りの神経生理学的モデルと耳鳴り順応療法(TRT)の報告にはじまります。しかし、このTRTにおける音響療法は様々な雑音を発生させるサウンドジェネレータ (SG)が主役になっていました。
その後、補聴器のデジタル化などによって現在行われているTRTは耳鳴りの重症度によって方法が異なり、苦痛度が低い場合(カテゴリー0)は、日常生活での静かな環境を避けることでように指導するのみ、耳鳴りによる苦痛度が高く、かつ難聴の自覚がない場合(カテゴリー1)でSGによる音響療法、耳鳴りによる苦痛度が高く、かつ難聴がある場合(カテゴリー2)は補聴器による音響療法が推奨されています。なお、カテゴリー3は様々な音が不快と感じる聴覚過敏を合併する場合、カテゴリー4は音を聞くことによって耳鳴りが増悪する場合であり、この場合もSGによる音響療法が推奨されています。
近年、SG機能付き補聴器が注目されています。SGとしてはホワイトノイズ、スピーチノイズ、ピンクノイズ、低域強調ノイズ、高域強調ノイズなどの雑音が設定可能であり、16周波数バンドを調整できるブロードバンド信号を採用している補聴器もあります。また、雑音ではなく音楽を耳鳴り治療音として使うZENプログラムが採用されている補聴器も選択できます。難聴がある場合、治療の満足度は補聴器またはSG機能付き補聴器で使用期間が長いほど高くなりましたが、SGでは逆に低くなり、補聴器またはSG機能付き補聴器での有効性が高いと考えられるようになっています。
耳鳴りの音響療法ではSGまたは補聴器やSG機能付き補聴器は1日6〜8時間使用することがのぞましく、3〜6カ月の使用で耳鳴りの苦痛度が軽くなることが多いため、根気強く治療を続ける必要があります。
今後の耳鳴り診療の展望
耳鳴りの認知には耳鳴りの発生源のみならず大脳聴覚野の可塑性が深く関与しており、その治療では音響療法で大脳の耳鳴りを苦痛に感じるネットワークを変化させる、聴覚リハビリテーションが必要です。耳鳴り患者が求める治療効果は極めて多様であり、補聴器を用いた音響療法のみで解決できるものではありません。補聴器を用いた音響療法で満足できる効果が得られない場合は、適切な抗うつ薬、抗不安薬を併用し、ストレスに対する否定的評価傾向が強い場合には認知行動療法を、緊張や疲労感、不眠が強い場合は自律訓練法などのリラクゼーション法を併用することになります。
補聴器について
補聴器は役に立たない?
加齢などが原因で聴力が下がると、「ことばがよく聞きとれず、聞き返してしまうことが多い」「グループで話しているとき、聞こえていないのに空返事や愛想笑いをしてしまう」などの問題が生じてきます。これを改善させる医療機器が補聴器です。
しかし、補聴器をお店で買ったけど、うるさくてつけていられない、あまり役に立たない、という方がいるかもしれません。それは補聴器の問題なのでしょうか?多くの場合、補聴器の適切なトレーニングや調整が行われていないことが原因のようです。では、適切なトレーニング、調整とはどんなものでしょうか?
補聴器の適切なトレーニング・調整とは
補聴器の適切なトレーニングを理解してもらうために、まずは難聴とはどんな状態かを説明します。難聴とは加齢性難聴を代表とする耳の障害によって、脳に伝わる音の量が減り、音による刺激に弱くなってしまった状態です。実際に音を認識して「聞く」ことは脳が担っていますが、難聴の方は十分な音の刺激が伝わりにくい状態が長く続いたことで、脳が「難聴の脳」になっていると考えられます。
この状態に対して補聴器は入ってきた音を増幅して、聞き取りに必要な音を脳に送ります。「難聴の脳」は音の刺激の少ない静かな世界に慣れているため、仮に日常生活の音のレベルが聞こえたとすると、非常にうるさく不快な音と感じてしまいます。つまり、補聴器を装用し始めたばかりの人は、補聴器により増幅した雑多な音の刺激により「うるさくて耐えられない」と感じてしまいます。この増幅した音の刺激に対して脳を慣らすためには一定期間(少なくとも3カ月間)、トレーニングを行う必要があります。

ここで重要なのは補聴器の適切なトレーニングと適切な調整です。ポイントは、朝起きてから寝るまで、毎日補聴器をしっかりつけることです。これにより、「難聴の脳」が元の状態に近づいていきます。しかし、ただ補聴器をつけるだけではうまくいきません。成功のためには、患者さまの聞こえを正確に把握した上で、補聴器の音量を段階的にあげていく適切な調整が必要です。最初の1~2週間は不快感を強く感じるかもしれませんが、続けていく中で段階的に音量をあげていくことにより、脳が補聴器の音に慣れていき、次第に「難聴の脳」から「聞こえる脳」に変わっていきます。ここで大事なのは補聴器の音に慣れるとともに、「ことばを聞き取る」トレーニングです。「難聴の脳」はことばの聞き取りも忘れかけています。補聴器を装用した状態で家族や友人などと会話をすることが大事です。加えて、外出や趣味などを積極的に楽しむことにより、様々な音を意欲的に聞くことを心がければ、音を認識する能力が向上します。
当クリニックでは患者さまの聞こえの精密な測定、聞こえにあわせた補聴器の適切な調整を行います。また補聴器をつけて行う検査(補聴器適合検査)を行いながら、補聴器の効果を確認していきます。患者さまには当クリニックが提供するトレーニングを一定期間(少なくとも3カ月間)、頻回に繰り返していただくことにより「難聴の脳」を「聞こえる脳」へと変えるお手伝いをしていきます。